Эпидемии туберкулеза, как вехи отмечают трагические моменты человеческой истории. Если война, голод, социально-экономические катаклизмы, значит – туберкулез. Сегодня сложилась парадоксальная ситуация. Имеется хорошо разработанная система борьбы с болезнью, есть достаточно эффективные лекарства, позволяющие добиться полного излечения большинства больных, но инфекция во многих районах страны продолжает косить людей.
При этом, Советский Союз, а затем Российская Федерация – это фактически единственная страна, где существует такая специализация врачей, как фтизиатрия. В 50-х годах прошлого века с открытием мощных противотуберкулезных препаратов, при отлаженной работе фтизиатрической службы, болезнь практически свели на нет. Но к концу ХХ века вместе с обнищанием неселения и плохой экологией, она вернулась, приобретя такие масштабы, что часть врачей заговорила об эпидемии.
Тотальные профилактические обследования ушли в прошлое. Врачи утратили и бдительность, и квалификацию, число флюорографических кабинетов сократилось. Теперь посещение их стало обязательным лишь для работников детских учреждений и пищевой промышленности. А с Кавказа и из Средней Азии, издавна отличавшихся высоким уровнем заболеваемости туберкулёзом, хлынули потоки мигрантов. Так в стране образовался гигантский резервуар инфекции туберкулёза.
Положение стало настолько угрожающим, что в 1998 году была принята федеральная программа неотложных мер борьбы с туберкулёзом, а в июне 2001 года появился закон о предупреждении распространения этой болезни в России. Сейчас обстановка несколько стабилизировалась, уменьшилось число больных, наметилась тенденция к сокращению смертности и детской заболеваемости. Но успокаиваться рано.
Случается, конечно, что люди заболевают туберкулезом, а затем выздоравливают, даже не подозревая, что перенесли эту болезнь. Но все же гораздо чаще человек надолго выключается из активной жизни, кто-то становится инвалидом, кто-то погибает. По данным Всемирной организации здравоохранения в ближайшие годы туберкулезом на Земле заболеет 300 миллионов человек, 30 миллионов из них – умрут.
«Туберкулёз – это инфекционное заболевание распространяющееся в основном воздушно-капельным путём, – рассказывает заместитель директора ЦНИИ туберкулёза РАМН по научной работе, доктор медицинских наук Ольга Демихова. – Возбудителем его являются микобактерии – палочки Коха, – которые чрезвычайно жизнестойки. Бациллы могут существовать в уличной пыли две недели, на страницах книг – до трёх месяцев, в воде – несколько месяцев, а в земле и в организме человека – годами. Палочкам Коха страшны лишь солнечный свет, который губит их в течение пяти минут, кипячение, хлор и сильные антисептики.
К сожалению, туберкулез не имеет ярко выраженных симптомов, потому и распознают его часто достаточно поздно. Люди начинают жаловаться на длительный кашель и подкашливание, боль в груди, потливость, быструю утомляемость, температуру 37,2–37,3 градуса, и все это списывают либо на бронхит, либо на простуду. Между тем, если все эти признаки держатся в течение трёх недель, значит, пора обследоваться на туберкулёз.
Наиболее частая и опасная форма – лёгочный туберкулёз. Сейчас, к сожалению, встречаются характерные для прошлых времён тяжёлые формы туберкулёза – менингит и казеозная пневмония (скоротечная чахотка), чреватая неудержимым распадом лёгочной ткани. А внешне болезнь напоминает крупозное воспаление лёгких. И больных опять-таки направляют в терапевтические отделения больниц, теряя время. Постепенно помимо изменений в лёгких появляются одышка, учащённое сердцебиение, нарастают нарушения в работе сердца, почек, печени. Больной страдает уже не столько от туберкулёза, сколько от его последствий.
Нелёгочная форма туберкулёза сигнализирует о себе длительными, неподдающимися лечению болями в суставах и спине, которые, как правило, связывают с остеохондрозом. Но вслед за болями в спине и пояснице появляетсякровь в моче…
Самое важное – захватить болезнь на ранней стадии, когда она легко поддаётся лечению, а ещё лучше – предупредить появление опасных бацилл. Это вполне возможно с помощью давно испытанного средства – флюорографии. Кроме того, используют анализ мокроты и реакцию Манту, когда под кожу вводят так называемый туберкулин, полученный из убитых бактерий.
Все методы лечения направлены на укрепление защитных сил организма и уничтожение инфекции. Сейчас есть специальные и довольно эффективные программы лечения с помощью химиотерапии даже лекарственно-устойчивых форм туберкулёза. Кстати, и то и другое – бесплатное. Туберкулёз не терпит самодеятельного врачевания.
И все же лучше туберкулез предупредить. Для этого, прежде всего, нужно соблюдать повышенные правила санитарии и гигиены, если в доме есть больной. Его лучше по возможности изолировать. Посуда, бельё — всё должно быть отдельным. А тем, кто контактировал с ним, нужно пройти обследование. Дело в том, что бациллоноситель (а таких 30%) может заразить 50 человек в год.
Очень важно, особенно для лиц из группы риска, применять эффективные и недорогие иммуномодуляторы: рибомунил, иммунал, бронхо-мунал, бронхо-ваксом, которые чаще всего требуются после перенесённых респираторных инфекций. Хочу предостеречь: эти препараты и различные биодобавки следует принимать под наблюдением врача.
Важнейшую роль в противостоянии с палочкой Коха – это питание. Основная заповедь – остерегайтесь избыточного потребления пищи с большим количеством жиров, усвоение которых у больных туберкулёзом понижено. Нужна полноценная еда, богатая белками, углеводами, витаминами и микроэлементами. Кстати, противотуберкулёзные препараты повышают потребность в витамине В.
Десять мифов о палочке Коха
Туберкулез удостоен сомнительной чести: по решению ВОЗ, каждый год 24 марта, в тот самый день, когда в XIX веке в Германии Роберт Кох открыл возбудителя этой болезни, отмечается Всемирный день борьбы с ней. Человечество никак не может справиться с этим недугом, несмотря на все достижения науки и здравоохранения. Рассмотрим десять самых распространенных мифов о туберкулезе.
Миф 1. Туберкулез — болезнь бомжей
Ежегодно туберкулезом заболевают около 5 тысяч жителей Беларуси. Больные алкоголизмом и лица без определенного места жительства составляют среди них чуть больше 21 процента. Четверть заболевших — это неработающие граждане.
— Когда мы сложили в процентном соотношении всех представителей так называемых социально-уязвимых групп, оказалось, что они составляют меньше 50%. Значит, оставшиеся проценты — это среднестатистические граждане Беларуси, ведущие вполне нормальный образ жизни, — констатирует эксперт.
В Минздраве республики замечают, что полностью провести параллель между социальной обеспеченностью и заболеваемостью туберкулезом невозможно.
— Хотя снижение иммунитета, недостаточное питание и являются факторами, способствующими заболеванию, — оговаривает директор РНПЦ пульмонологии и фтизиатрии, внештатный фтизиатр Минздрава Геннадий Гуревич. — И все же главное в борьбе с туберкулезом — как можно раньше выявить бактериовыделителя, чтобы разорвать порочный круг между заболевшими и здоровыми людьми. Вот почему мы надеемся, что мировой финансовый кризис, который затронул и Беларусь, не повлияет на положительные тенденции последних лет в лечении туберкулеза в нашей стране.
Самое негативное следствие самого распространенного мифа — больные не желают признавать, что у них туберкулез, и не обращаются в лечебное учреждение, потому что боятся стать в обществе изгоями. Такое поведение мешает борьбе с туберкулезом и способствует его распространению.
— Во многих странах преодоление стигмы — отдельное направление работы фтизиатрических служб. Люди, которые переболели туберкулезом, могут оказывать помощь другим больным — это то, чего у нас нет, — сожалеет национальный профессиональный сотрудник ВОЗ Валентин Русович.
По словам генерального секретаря Республиканского комитета Белорусского общества Красный Крест Виктора Колбанова, в Беларуси создано немало общественных организаций пациентов, которые, объединившись, пытаются решить свои проблемы.
— В случае с туберкулезом люди опасаются огласки и не хотят друг друга видеть. Таково отношение самих больных к этому заболеванию. Белорусский Красный Крест рассчитывал создать группы самопомощи, но это практически невозможно, — вынужден признать Виктор Колбанов.
Миф 2. Тюрьмы — рассадник туберкулеза
Заболеваемость в тюрьмах в 7-8 раз выше, чем среди гражданского населения. Перенаселенность камер способствует этому. Однако переложить всю ответственность за распространение туберкулеза на пенитенциарную систему было бы несправедливо.
— С учетом того, что 34% случаев туберкулеза у заключенных выявляются в первые дни пребывания в следственных изоляторах, можно сделать вывод, что это туберкулез, который пришел с воли, — подчеркивает Лариса Савищева.
Кстати, по данным Минздрава, за последние 5 лет доля впервые выявленных больных в пенитенциарной системе к общей массе существенно уменьшилась. Если в 2003 году их было около 10%, то сейчас только 4%.
Медики также отмечают, что лечить туберкулез в тюрьме гораздо легче, чем на воле — проще проконтролировать прием больным лекарств.
— Лечить будут только тех, кто готов строго соблюдать схему приема лекарств, — рассказывает руководитель проекта Лариса Савищева. — Во всех странах, учитывая, что это лечение дорогостоящее, есть приоритеты. Если человек нерегулярно получает лечение мультирезистентного туберкулеза, развивается так называемая широкая лекарственная устойчивость. Проблема не только в том, что погибает сам пациент, но и в том, что он будет заражать туберкулезом с множественной лекарственной устойчивостью окружающих. Чтобы этого избежать, если человек не соблюдает схему приема лекарств, ему отказывают в лечении.
Главный внештатный фтизиатр Минздрава Геннадий Гуревич не считает, что грядущая амнистия повлечет за собой вспышку заболевания среди гражданского населения.
— Амнистия у нас проходит практически ежегодно. И в ее основе не лежит принцип наличия или отсутствия у заключенного туберкулеза, — отмечает эксперт. — И у нас существует механизм преемственности между медслужбой пенитенциарной системы и учреждениями Минздрава. Всех лиц, больных туберкулезом, которые освобождаются из мест заключения, мы ставим на учет в противотуберкулезные диспансеры.
Миф 3. Туберкулез так же легко подхватить, как грипп
Основанием к устойчивости этого мифа является инфекционная природа туберкулеза, возбудителем которого является микобактерия. Основную опасность для окружающих представляют бактериовыделители — это 5400 человек, которые сейчас состоят на учете.
— Нет. Туберкулез — это не грипп. Отнюдь не каждый человек, получивший палочку Коха, немедленно заболевает. Однократного мимолетного контакта с больными недостаточно для заражения. Возникновению заболевания способствует длительный и достаточно тесный контакт в закрытом помещении (тюремной камере, больничной палате, в квартире) и значительное ослабление защитных сил организма.
Миф 4. Антибиотики без проблем расправляются с туберкулезом
Примерно у 15% больных диагностируется устойчивая к лекарствам — мультирезистентная, как говорят медики, форма туберкулеза. Ею страдают около 2,5 тысяч человек. При этом за последние годы среди умерших от туберкулеза более 80% пациентов имели в анамнезе как раз лекарственно-устойчивый туберкулез.
В этом случае лечение длится от полутора до трех лет и сопряжено со многими побочными эффектами. Затраты на лечение одного больного мультирезистентной формой туберкулеза составляют около 8 тысяч долларов. Это примерно в 30 раз дороже, чем при обычном течении заболевания.
Таким пациентам можно оказывать только паллиативную помощь. Они приравниваются к онкологическим больным на последней стадии этого заболевания, когда лечение невозможно. Сейчас фтизиатры ставят вопрос о создании для больных с хроническими формами туберкулеза и постоянным бактериовыделением хосписа или больницы паллиативного ухода.
Миф 5. Лучше болеть, чем лечиться
Туберкулезом болеют по-разному. Один вылечился и забыл. Другой — страдает достаточно долго. Получить тяжелейшие формы туберкулеза можно, не только в случае заражения от носителей мультирезистентной формы болезни. Нередко при обычном течении заболевания люди не чувствуют симптомов и сами отказываются принимать лекарства.
— Лечение большим количеством медикаментов в течение столь продолжительного времени очень тяжело для пациента. Но когда больной прекращает прием медикаментов, его болезнь приобретает форму, устойчивую к лекарствам, — говорит Павел Кривонос.
Исследования показывают, что 22 процента принимают лекарства нерегулярно, 8 процентов — с нарушением назначений врача. 34 процента считают, что лучше болеть туберкулезом, чем лечиться.
— Больной предпринимает все меры к тому, чтобы шесть месяцев не лечиться и сохранить туберкулез. А через шесть месяцев приходится удалять легкое. Через 8 месяцев больного может уже не быть в живых, — предостерегает врач.
Миф 6. Туберкулез можно вылечить народными средствами
Этот миф культивируют представители старшего поколения. Геннадий Гуревич вынужден их разочаровать: химиотерапия переносится очень тяжело, но альтернативы ей пока нет.
— Все факторы, которые повышают защитные силы организма, конечно, способствуют выздоровлению, но без ежедневной химиотерапии, без выполнения всех рекомендаций врачей излечиться невозможно. Мне хотелось бы призвать наших пациентов доверять медицинским работникам и стараться, несмотря на трудности, перенести весь курс химиотерапии, — говорит главный фтизиатр.
Миф 7. Флюорография — все, что человек может противопоставить туберкулезу
Убежденность в том, что, успешно пройдя флюорографическое обследование, можно считать себя здоровыми, не всегда соответствует действительности.
— Флюорографическое исследование показано, прежде всего, тем, кто входит в группу риска. Более действенной диагностикой является бактериоскопия мазка мокроты пациента. Такое исследование эффективно выявляет заразные формы туберкулеза. Это очень важно, потому что помогает остановить процесс распространения инфекции, — подчеркивает заведующий кафедрой фтизиопульмонологии Белорусского медицинского университета Павел Кривонос.
Он советует принимать во внимание влияние человеческого фактора на все виды исследований.
— Например, по данным ВОЗ, до 30% флюорографий могут неправильно трактоваться врачами. Существует исследование Всемирного союза по борьбе с туберкулезом и легочными болезнями среди большого числа врачей. Исходя из его результатов, примерно 24% врачей на предоставленном им снимке не узнали имеющийся туберкулез, 5% не распознали его заразную форму, а 17% обнаружили болезнь там, где ее не было.
Какие меры по борьбе с туберкулезом имеются в наличии у рядовых граждан? Медики утверждают, что помогают соблюдение здорового образа жизни и гигиенических правил, отказ от вредных привычек.
Миф 8. Борьба с туберкулезом — проблема медработников
Лучшая профилактика туберкулеза — его эффективное лечение. В Беларуси взяли на вооружение методику лечения и профилактики туберкулеза ДОТС, которая применяется в 18 странах Евросоюза. ДОТС предусматривает лечение короткими курсами под прямым наблюдением медиков. Главный принцип — за достижение положительных результатов лечения отвечает не пациент, а система здравоохранения.
— Общество должно быть заинтересовано в том, чтобы больного выявили и вылечили, потому что не все пациенты понимают, что им нужно лечиться, и полагаться на их ответственность невозможно, — считает руководитель проекта ПРООН Лариса Савищева.
Валентин Русович отмечает, что, несмотря на заботу и контроль со стороны медиков, больные туберкулезом должны осознавать, что их здоровье — в их же руках. Но в 2006 году, например, завершили курс лечения без перерыва лишь 24 процента пациентов. В рамках проекта ПРООН больных пытаются приучить заботиться о своем здоровье и оказывают социальную поддержку. За два последующих года ее должны получить 2 тысячи человек.
Миф 9. Лечиться или нет — больной решает сам
— Понятно, что нужно уважать выбор человека — лечиться или не лечиться. Но делать это следует все-таки исходя из того, что туберкулез — инфекционное и опасное для окружающих заболевание. Если пациент не хочет лечиться, он должен быть хотя бы изолирован. Возможно, это несправедливо, но это мера вынужденная, — отмечает Лариса Савищева.
Один больной с устойчивой к лекарствам формой туберкулеза может заразить около 15 человек. Вот почему пациентов, которые представляют эпидемиологическую опасность для окружающих, но отказываются от лечения, в Беларуси по решению суда направляют на принудительное лечение в специализированные учреждения. В 2008 году эту меру пришлось применить к тысяче больным.
— Это решение принимается судебными органами. Хотя в других странах система значительно упрощена — в соответствии с законом об эпидемиологической безопасности населения предусмотрена ответственность больных туберкулезом за отказ от лечения, — подчеркивает Лариса Савищева.
В Беларуси такого закона нет, хотя о целесообразности его разработки говорилось уже не раз.
Миф 10. Меня это не коснется
Туберкулез бродит по стране. И не только среди бомжей, что ночуют в наших подъездах.
— Люди, которые живут рядом с больным туберкулезом, зачастую не знают о реальной опасности. Сами себя не оберегают, не соблюдают необходимые санэпидмероприятия, — как одну из проблем, которая мешает в борьбе с туберкулезом, Виктор Колбанов отмечает недостаточную осведомленность населения.
— В то время около 80% населения поражается микобактерией, — констатирует заместитель начальника управления организации медицинской помощи Минздрава Людмила Жилевич.
У некоторых людей, подвергшихся первичному заражению, иммунная система организма уничтожает возбудителя, а у других (что бывает чаще) подавляет возбудителя и в течение длительного времени держит его под контролем. Но в случае ослабления иммунной системы дремлющая палочка Коха может начать размножаться и вызвать болезнь.
— А вот как отреагирует наш организм? Каждый уверен, что справится. Но стоит перенести глубокий стресс, грипп или какую-то иную инфекцию, и любой может стать жертвой палочки Коха, — отмечает эксперт.
За последние четыре года, по его словам, заболеваемость снизилась на 14,4%, количество рецидивов на 19% и смертность на 29%. Почти в два раза уменьшилось количество заболевших от туберкулеза детей. Сейчас заболеваемость среди детей составляет 4,4 на 100 тысяч населения — это один из самых низких показателей среди стран Восточной Европы и бывшего СССР.
Сейчас самая высокая заболеваемость — более 60 на 100 тысяч населения и смертность — более 13 на 100 тысяч населения наблюдается в Гомельской области. В Минске, Брестской и
Гродненской областях эти показатели в два-три раза ниже.
По итогам 2008 года среди всех когорт больных туберкулезом эффективность лечения составила 86%. Это соответствует критериям ВОЗ для успешного выполнения национальных программ по туберкулезу.
С точки зрения Европейского бюро ВОЗ Беларусь входит в число 18 стран высокого приоритета и в число 27 стран с высоким бременем множественно устойчивых форм туберкулеза.

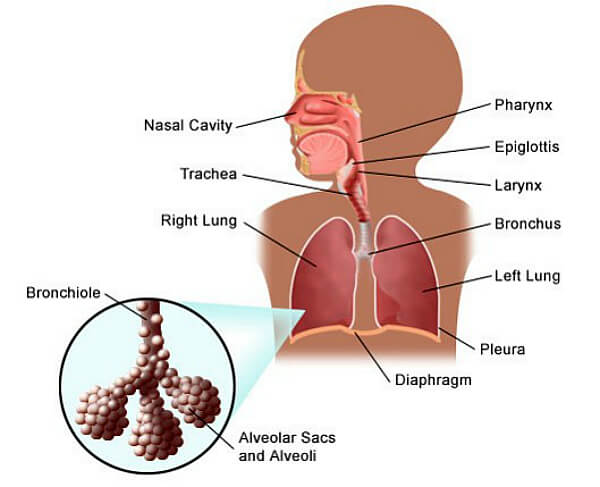
В зависимости от того, где развивается микобактерия, различают разные формы и виды заболевания.
В основном, ему подвержены люди с ослабленной иммунной системой и жители неблагоприятных районов.
Туберкулезная палочка – аэробный микроскопический организм
Туберкулез является одним из старейших из известных человеку заболеваний. До сих пор по его вине в мире ежегодно умирают около 2 миллионов человек. Туберкулез может проявляться по-разному, поражая кости, центральную нервную систему и другие органы, но в первую очередь это именно заболевание легких.
Туберкулезная палочка (Mycobacterium Tuberculosis), также известная как палочка Коха или бацилла Коха, передается воздушно-капельным путем и оседает в альвеолах легочной ткани. С этого момента течение болезни во многом зависит от иммунного ответа организма носителя.
На эффективность этого ответа влияют как внутренние факторы, такие как генетическая предрасположенность, так и внешние – факторы, повреждающие иммунную систему и общее состояние организма.
Несмотря на повсеместное использование живых (аттенуированных) вакцин и ряда антибиотиков, туберкулезная палочка сейчас значительно распространена. А значит необходимо искать новые вакцины, лекарства и чувствительные методы диагностики.
Сколько живет возбудитель
Бацилла Коха (аэробный микроскопический возбудитель) не образует спор, однако это не мешает ей сохранять неделями жизнеспособность в пыли на коврах, одежде и останках животных и месяцами в мокроте.
Сколько живет туберкулезная палочка? Выживаемость, то есть сколько живет палочка M. tuberculosis вне организма хозяина составляет: мокрота — 6-8 месяцев, одежда — 45 дней, книжная бумага — 105 дней.
Недавние исследования показали, что многие бактерии в дыхательных путях переходят в неактивное состояние, благоприятное для их выживаемости. Важно знать, что на концентрацию жизнеспособных палочек в воздухе влияет проветривание помещения.
В комнате, где происходит всего 1 воздухообмен в час, уже через час становится на 63% микроорганизмов меньше. 84% за 2 часа и более 90% через 3 часа. При шестикратном воздухообмене, бактерии отсутствуют уже через несколько минут. Для заражения человека они должны попасть в дыхательные пути.
Носитель туберкулезной палочки
Пациенты со скрытой (латентной) формой инфекции хорошо себя чувствуют и не проявляют каких-либо симптомов. Они заражены, но не больны. Единственным признаком носительства туберкулеза является положительная реакция на кожную пробу с туберкулином (проба Манту). Люди со скрытой формой туберкулеза не заразны и не могут передать туберкулез другим.
В целом, от 5 до 10% носителей, в течение жизни способны развить полноценную болезнь. Примерно у половины это происходит во время первых 2 лет после инфицирования. Риск развития инфекции значительно выше у лиц с ослабленной иммунной системой, как например при ВИЧ, нежели у людей с хорошим иммунитетом.
Особую тревогу вызывают пациенты, больные лекарственно-устойчивой формой, у которых позже развивается заболевание, которое почти не реагирует на лечение.
- кожная проба и анализы крови показывают наличие инфекции;
- нет изменений на рентгене или в мокроте;
- является носителем живой, но неактивной палочки;
- хорошо себя чувствует;
- не может передавать болезнь другим;
- нуждается в лечении, чтобы в последствии не развилось заболевание (исключение: если является носителем лекарственно-устойчивой палочки).
Диагностика — посев на бациллу
Согласно Всемирной Организации Здравоохранения (ВОЗ) – посев на туберкулезную палочку является золотым стандартом в диагностике туберкулеза. Культивирование в бактериологической лаборатории важно не только для постановки диагноза, но и для определения устойчивости микроорганизма к антибиотикам.
Посев проводят на нескольких питательных средах. Для определения лекарственной чувствительности используют среду Левенштейна-Йенсена или среду Финна II. На плотных питательных средах вырастают колонии R-формы: разной величины и вида, морщинистые, сухие, цвета слоновой кости
Положительный результат означает, что в образце была обнаружена бацилла Коха. Положительный ответ дают после окраски колоний по Циль-Нильсену. Это подтверждает диагноз туберкулеза.
Негативный результат означает, что палочки обнаружено не было. Однако, это не исключает диагноза. Некоторым пациентам окончательный диагноз ставится на основании признаков и симптомов, а также реакции на лечение.
При какой температуре погибает вирус
Туберкулезная палочка является облигатным аэробом, это означает, что для ее функционирования необходим кислород. Растет при температурах в пределах 30-41 o С, оптимально при 35-37 o C.
При какой температуре погибает туберкулезная палочка? Погибают бациллы от тепла 60 o C через 15-20 минут. Могут долгое время сохраняться во влажных темных условиях окружающей среды. Относительно устойчивы к действию химических средств для дезинфекции. Быстро погибают под прямыми солнечными лучами.
Туберкулезная палочка у ребенка
У детей скрытая инфекция обычно не проявляется какими-либо признаками или симптомами. На рентгенограмме также не обнаруживаются изменения, характерные для туберкулеза.
В большинстве случаев только лишь при помощи положительной пробы Манту можно определить, что ребенок заражен. Если после проведения пробы результат оказался положительным, ребенку необходимо обследование у фтизиатра, который уточнит, есть ли заболевание, назначит дополнительные анализы, а при подтверждении пропишет лечение специальными препаратами, даже если у него нет признаков заболевания.
Обычно первичная инфекция проходит через 6-10 недель, по мере того как у ребенка вырабатывается иммунитет. Однако в некоторых случаях она может распространяться по всей поверхности легких (прогрессирующий туберкулез) и в другие органы. Это ведет к появлению лихорадки, потере веса, усталости, уменьшению аппетита и кашлю. Другой вид туберкулеза называется реактивационный, или вторичный. Он проявляется после перенесенной первичной инфекции, которая находится в спящем состоянии. При благоприятных условиях, таких как ослабление иммунитета, бактерии вновь активируются.
Этот вид более характерен для взрослых и детей старшего возраста. Основным симптомом является постоянная лихорадка с обильным потоотделением в ночное время. Далее может проявляться усталость и потеря веса.
Обычно назначают несколько антибактериальных препаратов, редко, когда могут выписать 3-4 различных вида лекарств. Несмотря на то, что полный курс лечения длится много месяцев, важно пройти его полностью, дабы обеспечить полное выздоровление. Чтобы точно человек прошел курс лечения, больного направляют в стационар.
Когда Кох открыл бациллу — открытие столетия
Роберт Кох, немецкий ученый и физик, презентовал свое открытие — туберкулезную палочку M. tuberculosis, возбудитель одноименного заболевания. Кох открыл бактерию еще в 1882 году.
Лекция Коха, считаемая многими наиболее важной в истории развития медицины, была настолько вдохновляющей, инновационной и подробной, что во многом определила развитие науки в двадцатом веке. Он рассказал, как изобрел новый метод окрашивания и продемонстрировал его собравшимся.
Кох взял с собой в лекционную всю свою лабораторию: микроскопы, пробирки с образцами, предметные стекла с окрашенными бактериями, краски, реагенты, стеклянные банки с фрагментами тканей и много другое.
Когда Кох завершил свою лекцию в зале воцарилась абсолютная тишина. Ни вопросов, ни аплодисментов, ни поздравлений. Публика была шокирована. Медленно люди стали подходить, чтобы воочию убедиться в его словах и взглянуть на загадочную палочку.
Что убивает вирус
Убить бациллу Коха нелегко и для этого требуется множество противотуберкулезных средств. Носитель инфекции должен пройти полный медикаментозный курс.
Считается, что микобактерии существуют в трех различных популяциях, характеризующихся их средой обитания и способности к росту. Первый и самый большой вид состоит из быстрорастущих внеклеточных палочек.
Именно здесь чаще всего встречаются бактерии, устойчивые к лечению. Антибиотики, такие как изониазид убивают быстро размножающиеся палочки на ранних стадиях лечения и обладают бактерицидным действием, способным предотвращать возникновение у них устойчивости.
Вторая популяция состоит из микроорганизмов, которые растут медленнее, часто в кислотной среде. Третья группа и вовсе растет рывками, сменяя периоды размножения, периодами сна.
Лучшими стерилизующими свойствами обладают рифампицин и пиразинамид. Эффект пиразинамида заметен уже через первые несколько месяцев лечения, в то время как рифампицин действует на протяжении всего курса. В отсутствии рифампицина, стерилизующая активность пиразинамида может длиться все лечение. Врач должен выбрать то лекарство, что убивает возбудитель.
Химические дезинфектанты могут быть разделены на 3 группы, в зависимости от их механизма действия — денатуранты, реагенты и окислители. Денатуранты, такие как соединения четвертичного аммония, фенолы и спирты действуют, разрывая белковые и липидные структуры. Эти препараты широко распространены, недорогие и обладают туберкулоцидным действием
При помощи 20-минутного воздействия диоксида хлора, перекиси водорода 0,80%, надуксусной кислоты 0,06% и йодофора можно достичь полной инактивации туберкулезной палочки.
Раствор 6% уксусной кислоты эффективно убивает M. tuberculosis после 30-минутного воздействия. Также высокую эффективность показали крезоловое мыло и оксидол против всех возможных штаммов.
К другим препаратам, обладающим туберкулоцидным действием, относятся: Лизол, бактерицидное моющее средство Beaucoup, Vani-sol для унитазов, спрей Clippercide, Spacide, Vesta-syde для обработки медицинских инструментов, SPOR-KLENZ для твердых поверхностей, бактерицидный раствор Weiman, дезинфицирующий отбеливатель Austin A-1, Tek-Trol, Tek-Phene, Opti-Phene, OcidePlus, Clidox-SBase, Креоцид 20 и др.
Как распространяется бактерия
Туберкулезная палочка распространяется через воздух от одного человека к другому. Попадает он в воздух, когда больной кашляет, говорит или поет. Люди поблизости вдыхают бактерии и тоже заражаются.
Заболевание не передается через:
- пожатие рук;
- продукты питания и напитки;
- прикосновения к постельному белью или туалетному сиденью;
- пользование общей зубной щеткой;
- поцелуи.
Когда человек вдыхает бактерии они оседают в легких и могут начать размножаться. Оттуда они могут мигрировать дальше по току крови в другие части тела, такие как почки, позвоночник и мозг. Инфекция в легких и горле может быть заразной и передаваться другим людям. При поражении других органов, как например почек или костей, человек обычно не может инфицировать других. Так как распространяется палочка очень быстро, при первой симптоматике необходимо обратиться в лечебное заведение.
Основные виды туберкулезных палочек
Семейство Mycobacteriaceae содержит в единственном роде микобактерии, в число которых входит более 150 видов. Они широко распространены в окружающей среде и, за исключением некоторых отдельных видов, не способны вызывать инфекционные заболевания.
Остальные виды в роду mycobacterium, способные вызывать болезни, обычно называют нетуберкулезными палочками и как правило они проявляют себя в качестве оппортунистических инфекций у людей с ослабленным иммунитетом, либо у животных.
Также туберкулез могут вызывать — M. africanum, M. canettii, M. bovis, M. microti, M. orygis, M. caprae, M. pinnipedii, M. suricattae:
- M. africanum характерен для регионов западной Африки, передается воздушно-капельным путем.
- bovis наиболее подвержены дикие копытные животные. У людей M. bovis обнаруживается крайне редко, однако может наносить огромный экономический ущерб по всему миру, поражая домашних и диких животных. Необходимо уделять пристальное внимание данной инфекции в странах с высоким уровнем заболеваемостью ВИЧ, так как именно эти больные чаще заражаются микобактериями.
Другим патогенным возбудителем является бацилла Хансена (M. leprae), ответственная за возникновение Лепры (проказы, крымской болезни и др.).
Остальные виды в роду mycobacterium, способные вызывать болезни, обычно называют нетуберкулезными палочками и как правило они проявляют себя в качестве оппортунистических инфекций у людей с ослабленным иммунитетом, либо у животных. К ним относятся: M. avium, M. intracellulare, M. kansasii, M. fortuitum, M. chelonae, M. szulgai, M. paratuberculosis, M. scrofulaceum
В частности, M. avium и M. intracellulareсвязаны с развитием у свиней и птиц таких заболеваний как паратуберкулез и хронический гастроэентерит.