Сахарный диабет — патология, при которой нарушается баланс углеводов и воды в организме. В основе заболевания — дисфункция поджелудочной железы, основная задача которой – выделение инсулина, необходимого для доставки к клеткам организма глюкозы. Глюкоза нужна для нормального функционирования клеток. Инсулин принимает участие в процессе преобразования сахара в глюкозу, которая депонируется в крови и выводится вместе с мочой. Когда происходят нарушения в работе поджелудочной железы, возникают сбои в водном обмене.
Вода перестает удерживаться тканями и выводится почками. При появлении сахарного диабета инсулин вырабатывается в недостаточных количествах, показатели сахара и глюкозы в крови повышаются, и клетки организма испытывают дефицит глюкозы.
Диабет запускает цепную реакцию нарушения всей картины обмена веществ в организме, а это значительно снижает качество жизни и оказывает влияние на трудоспособность.
Поджелудочная железа
Поджелудочная железа располагается в брюшной полости за желудком на уровне 1-го – 2-го поясничных позвонков. Она имеет альвеолярно-трубчатое строение и состоит из головки (ширина от 5-ти см, толщина – 1,5-3 см), тела (ширина – 1,75-2,5 см) и хвоста (длина 3,5 см, ширина – 1,5 см). Головку охватывает 12-перстная кишка, изогнутая вокруг нее подковообразно. Между ними пролегает борозда, в ней находится воротная вена. Поджелудочная железа кровоснабжается поджелудочно-двенадцатиперстными артериями, а отток крови осуществляет воротная вена.
В поджелудочной железе есть передняя, задняя и нижняя поверхности. Задняя поверхность соседствует с брюшной аортой и позвоночником, нижняя поверхность располагается чуть ниже корня поперечной ободочной кишки, передняя – соседствует с задней стенкой желудка. Хвост, имеющий форму конуса, загнут вверх и влево и подходит к селезенке. Также железа имеет верхний, передний и нижний края.
Поджелудочная железа состоит из двух типов ткани: эндокринной и экзокринной. Основу этих тканей составляют ацинусы, которые разделены между собой соединительной тканью. У каждого ацинуса есть свой выводной проток. Они образуют общий выводной проток, проходящий вдоль всей железы, и заканчивается он в 12-перстной кишке, вливаясь в желчный проток. Между ацинусами находятся островки Лангерганса, которые выделяют инсулин и глюкагон, вырабатываемый бета-клетками. Свои выводные протоки у островков отсутствуют, но они обильно пронизаны кровеносными сосудами, поэтому свой секрет они поставляют непосредственно в кровь.
Врачи подчеркивают важность комплексного подхода к лечению и профилактике сахарного диабета. Они отмечают, что контроль уровня сахара в крови является ключевым аспектом управления заболеванием. Регулярные физические нагрузки и сбалансированное питание помогают снизить риск развития осложнений. Специалисты рекомендуют пациентам следить за своим весом и избегать избыточного потребления углеводов, особенно простых. Кроме того, регулярные медицинские осмотры и мониторинг состояния здоровья позволяют своевременно выявлять изменения и корректировать лечение. Врачи также акцентируют внимание на важности образования пациентов о заболевании, что способствует более осознанному подходу к своему здоровью и улучшению качества жизни.

Два типа болезни
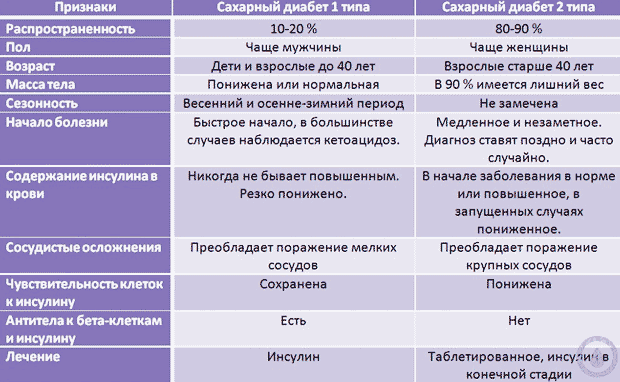
Различают два типа сахарного диабета:
Сахарный диабет 1-го типа (инсулинозависимый)
Наблюдается диабет 1 типа чаще у молодых людей в возрасте до сорока лет. Часто возникает после перенесенного вирусного заболевания или сильного стресса. Течение тяжелое, требует применения инсулина внутривенно. В организме образуются антитела, уничтожающие клетки поджелудочной железы. Полное излечение невозможно, но восстановить функционирование поджелудочной железы можно при правильном питании и создании благоприятных условий.
Сахарный диабет — это хроническое заболевание, которое требует внимательного подхода к лечению и профилактике. Многие люди отмечают, что правильное питание и регулярная физическая активность играют ключевую роль в контроле уровня сахара в крови. Врачи рекомендуют избегать продуктов с высоким содержанием сахара и углеводов, заменяя их на овощи, белки и здоровые жиры. Также важен регулярный мониторинг уровня глюкозы, что позволяет своевременно реагировать на изменения. Психологический аспект не менее значим: поддержка близких и участие в группах самопомощи помогают справляться с эмоциональными трудностями. Многие пациенты подчеркивают, что соблюдение режима и осознанный подход к своему здоровью значительно улучшают качество жизни.
Сахарный диабет 2-го типа (инсулиннезависимый)
Как правило, диабет 2 типа возникает у людей тучных, старше сорока лет. Клетки организма утрачивают способность воспринимать инсулин вследствие избытка в них питательных веществ. Первый шаг — назначить диету. Инсулин назначают выборочно.
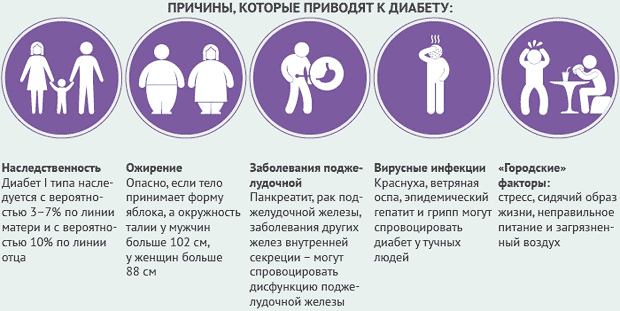
Причины возникновения сахарного диабета:
- ожирение;
- возраст;
- вирусные заболевания (краснуха, эпидгепатит, грипп, ветряная оспа);
- заболевания, вызывающие дисфункцию бета-клеток (рак поджелудочной железы, панкреатит и др.);
- нервный стресс;
- наследственность.
Выделяют т.н. группу риска. Это люди с заболеваниями, которые могут вызвать возникновение сахарного диабета.
Симптомы сахарного диабета
- неутолимая жажда;
- частые позывы к мочеиспусканию;
- слабость, сонливость;
- запах ацетона изо рта;
- усиленный аппетит на фоне резкого похудения;
- плохо заживающие раны;
- наличие грибка, фурункулов, кожный зуд.
Диагностика сахарного диабета
Для диагностики сахарного диабета применяют как лабораторные, так и инструментальные методы:
- определение наличия гликемии натощак;
- электролитная картина крови;
- общий анализ мочи с показателем уровня содержания глюкозы (глюкозурия), лейкоцитов, белка (протеинурия);
- УЗИ внутренних органов;
- тест на толерантность к сахару;
- биохимия крови;
- проба Реберга (степень поражения почек);
- ультразвуковое исследование сосудов ног (доплерография, реовазография, капилляроскопия);
- анализ мочи на ацетон (кетонурия);
- наличие гликозированного гемоглобина в крови;
- осмотр глазного дна;
- гликемический профиль (в течение суток);
- фиксация уровня инсулина эндогенной этиологии в крови;
- электрокардиограмма (картина поражения миокарда).
Для полноценной диагностики сахарного диабета пациент должен проконсультироваться у таких специалистов:
- офтальмолог;
- хирург;
- невропатолог;
- эндокринолог;
- кардиолог;
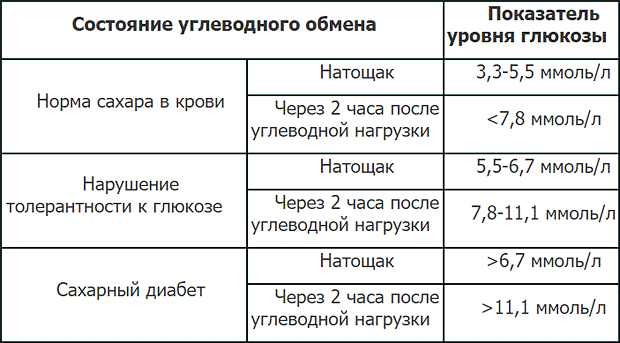
На начальных этапах диагностирования сахарного диабета, необходимо определить наличие сахара в крови. На основании этого показателя назначаются все последующие мероприятия. На сегодняшний день, после многократного пересмотра, установлены точные величины, характеризующие картину углеводного баланса в организме.
Степени сахарного диабета
Сахарный диабет имеет четыре степени тяжести. Все они характеризуются уровнем гликемии.
1-я степень сахарного диабета
Процесс компенсированный, показатель глюкозы на уровне 6-7 ммоль/л, глюкозурия не наблюдается. Протеинурия и гликозированный гемоглобин – в норме. Общее состояние удовлетворительное.
2-я степень сахарного диабета
На этом этапе процесс отчасти компенсирован, есть признаки сопутствующих осложнений. Наблюдается поражение опорно-двигательного аппарата, нервной системы, сердечно-сосудистой системы, глаз, почек. Отмечается незначительное повышение сахара в крови (7-10 ммоль/л), гликозированный гемоглобин в норме или слегка повышен. Протекает без тяжелых нарушений в работе внутренних органов.
3-я степень сахарного диабета
Болезнь неумолимо прогрессирует, медикаментозный контроль невозможен. Сахар на уровне 13-14 ммоль/л. Фиксируется устойчивая протеинурия (фиксируется белок в моче), глюкозурия (в моче отмечается присутствие глюкоза). Наблюдаются выраженные поражения внутренних органов.
Уровень гликозированного гемоглобина высокий, катастрофически снижается зрение, наблюдается существенная гипертензия. Присоединяются сильные боли в ногах на фоне снижения тактильной чувствительности.
4-я степень сахарного диабета
Развитие очень тяжелых осложнений на фоне полной декомпенсации процесса. Гликемия доходит до высоких показателей (15-25 и выше ммоль/л) и не поддается коррекции.
Тяжелая протеинурия, утрата белка. Наличие острой почечной недостаточности, появляются диабетические язвы, начинается гангрена нижних конечностей. Существует риск развития диабетической комы.
Осложнения при сахарном диабете
Диабетическая кома
Кома бывает:
- гиперосмолярная;
- кетоацидотическая;
- гипогликемическая.
Симптоматика комы проявляется и нарастает очень быстро при всех видах диабета. Наблюдается затуманивание сознания, общая заторможенность. В этом состоянии в экстренном порядке показана госпитализация.
Чаще всего встречается кетоацидотическая кома. Наблюдается сильный запах ацетона изо рта, холодный проливной пот, помрачение сознания. В крови отмечается отложение токсических продуктов обмена.
При гипогликемической коме наблюдаются холодный проливной пот и помрачение сознания. Но сахар крови – на нижней отметке (передозировка инсулина).
Остальные виды комы наблюдаются редко.
Диабетические отеки
Бывают общие и местные. Их картина зависит от тяжести поражения сердечно-сосудистой системы, возникающей при появлении сахарного диабета. Отеки – явный признак нарушения функции почек. Обширность отека прямо пропорциональна тяжести нефропатии.
Высокое (низкое) давление
Артериальная гипертензия в области плечевой артерии свидетельствует о развитии нефропатии, результатом чего является чрезмерная выработка ренина (гормона, повышающего артериальное давление). Вместе с тем, наличествует понижение артериального давления в ногах, как результат диабетической ангиопатии.
Боли в ногах
Свидетельствуют о появлении диабетической нейро-или ангиопатии. В случае ангиопатии боль возникает при любых видах нагрузки или при ходьбе. Больной делает вынужденные остановки, чтобы уменьшить их интенсивность.
При нейропатии появляются ночные боли и боли покоя. При этом снижается тактильная чувствительность, сопровождающаяся онемением. В редких случаях возникает ощущение ложного жжения.
Трофические язвы
Вслед за болями появляются трофические язвы. Они говорят о возникновении ангио-и нейропатии. Появляются язвы, как правило, на подушечках стоп и больших пальцев ног (диабетическая стопа).
При разных формах сахарного диабета характеристики раневой поверхности язв также отличаются. Также кардинально отличаются и методы, применяемые для борьбы с ними. Главная задача – сохранение конечностей, поэтому необходимо учитывать все мельчайшие симптомы.
Как правило, течение трофических язв благоприятное. Из-за сниженной чувствительности кожи (нейропатия), на фоне деформации стопы (остеоартропатия), впоследствии появляются натоптыши. Затем на их месте возникают гематомы и нагноение.
Гангрена
Гангрена возникает как следствие ангиопатии. Наблюдается поражение как мелких, так и крупных артериальных сосудов. Вначале поражается один палец стопы, затем присоединяется значительная боль и покраснение. Кожа, со временем, окрашивается в синюшный цвет, присоединяется отечность. Затем стопа становится холодной на ощупь, появляются островки некроза и волдыри.
Процесс этот необратим, поэтому показана ампутация. В некоторых случаях показана ампутация голени, так как ампутация стопы результата не дает.
Лечение сахарного диабета
Если возникает сахарный диабет 1-го типа, больному прописывают пожизненные инъекции инсулина. В последнее время, благодаря инновациям в области медицины, инсулинозависимым больным можно делать себе инъекции самостоятельно. Появились шприц-ручки и инсулиновые помпы для постоянного подкожного введения.
Если поджелудочная железа еще способна вырабатывать инсулин – назначают препараты, стимулирующие его выработку. Некоторые формы диабета 2-го типа поддаются коррекции и даже излечению благодаря диетотерапии и лечебному голоданию. Правда, риск повторного возникновения заболевания чрезвычайно высок.
Факторы риска
К заболеванию сахарным диабетом могут привести:
- малоподвижный образ жизни;
- наследственная предрасположенность;
- хронический стресс;
- избыточный вес;
- длительное применение некоторых лекарственных препаратов;
- неправильное питание, переедание.
Профилактика сахарного диабета
Главные пункты в перечне мер по предупреждению сахарного диабета – это нормализация веса, контроль калорийности принимаемой пищи и повышение двигательной активности. Эта тактика результативна не только для группы риска, но и на фоне преддиабета, когда наблюдается плохое усвоение глюкозы.
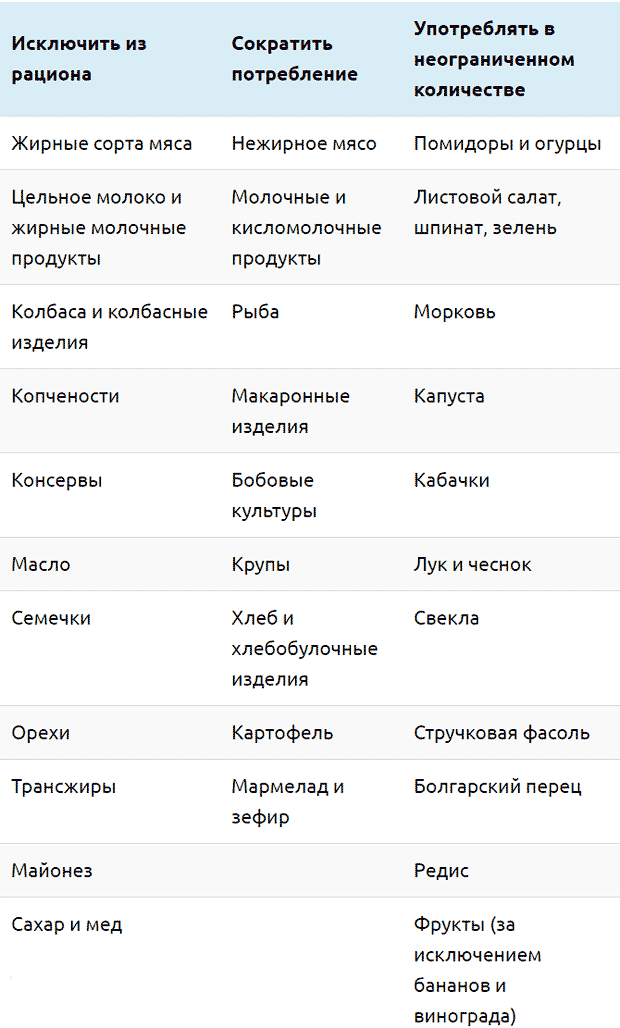
Особо важную роль в профилактике диабета играет диета. Рекомендуется исключить из рациона продукты, способствующие повышению сахара в крови. Это — белые сорта хлеба, сладости, сладкие напитки, «быстрые» каши, белый рис, пюре, жареный картофель, продукты с высоким содержанием жира.
Дозированно следует употреблять такие продукты: ржаной хлеб, зеленый горошек, свекла, изюм, абрикос, дыня, банан, картофель, киви, ананас, изделия из муки грубого помола.
Рекомендованные к употреблению продукты: отварные мясо и рыба, молочные продукты, зеленый салат, капуста, помидоры, огурцы, кабачки, натуральные соки из апельсина, вишни, груши, сливы.
Смотрите видео — как снизить уровень сахара в крови народными средствами:
Смотрите видео — сахарный диабет излечим юрий вилунас:

Вопрос-ответ
Какие продукты выводят лишний сахар из организма?
Продукты, способствующие выведению лишнего сахара из организма, включают клетчатку (овощи, фрукты, цельнозерновые), белковые продукты (рыба, мясо, бобовые), а также продукты, богатые антиоксидантами (ягоды, орехи, зеленый чай). Употребление этих продуктов помогает улучшить обмен веществ и поддерживать уровень сахара в крови в норме.
Как лечат сахарный диабет?
Пациентов с сахарным диабетом 1-го типа лечат инсулином, а также им помогают диета и физические упражнения. Аналоги амилина, другого гормона, вырабатываемого бета-клетками поджелудочной железы, могут использоваться в качестве дополнения к терапии инсулином.
Советы
СОВЕТ №1
Регулярно контролируйте уровень сахара в крови. Это поможет вам отслеживать изменения и корректировать лечение при необходимости. Используйте глюкометр и ведите дневник, чтобы фиксировать результаты и обсуждать их с врачом.
СОВЕТ №2
Соблюдайте сбалансированную диету, богатую клетчаткой, овощами и цельнозерновыми продуктами. Ограничьте потребление простых углеводов и сахара, чтобы поддерживать стабильный уровень глюкозы в крови.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Упражнения помогают улучшить чувствительность к инсулину и контролировать уровень сахара в крови. Стремитесь к минимуму 150 минут умеренной физической активности в неделю.
СОВЕТ №4
Обратитесь к специалисту для разработки индивидуального плана лечения. Консультация с эндокринологом или диетологом поможет вам лучше понять свое состояние и выбрать оптимальные методы контроля диабета.