Сердце человека выполняет основные функции по кровоснабжению организма питательными веществами. Однако есть некоторые состояния, при которых жизнь человека оказывается под угрозой. Из этой статьи вы узнаете все о том, что такое инфаркт, каковы симптомы и лечение данного состояния, как распознать признаки заболевания и каковы причины возникновения болезни.
Что за заболевание
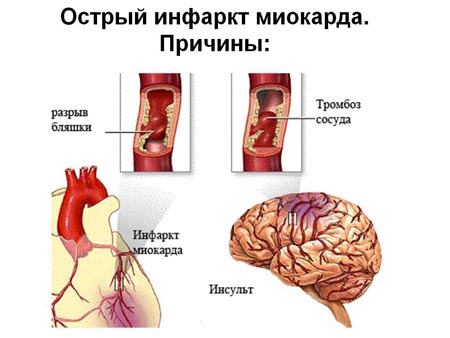
Инфаркт – это одна из форм острого состояния, вызванная внезапным нарушением коронарного кровообращения. Прекращение кровоснабжения определенного участка сердца приводит к развитию некроза, то есть к отмиранию частей органа.
Инфаркт миокарда чрезвычайно опасен. Последствия такого нарушения могут принести смерть. Если сразу не оказать первую помощь, человек погибает. Крайне важно безотлагательно вызвать скорую помощь и госпитализировать пациента.
Инфаркт обычно развивается у взрослых пациентов. Крайне редко патология возможна у детей, даже новорожденных. В возрасте от 40-60 лет инфаркт миокарда диагностируется чаще у мужчин, чем у женщин, что связано с более ранним поражением сосудов атеросклеротическими изменениями. Среди пациентов старше 55 лет частота заболеваемости примерно одинакова у обоих полов.
Осложнение в виде летального исхода происходит в 30% всех случаев инфаркта. Согласно статистическим данным, около 20% всех внезапных смертей связано именно с закупоркой сердечных сосудов.
Врачи подчеркивают, что инфаркт миокарда может проявляться различными симптомами, которые важно распознать на ранних стадиях. Наиболее распространенные признаки включают сильную боль или дискомфорт в груди, которые могут иррадиировать в плечо, шею, челюсть или спину. Часто пациенты также испытывают одышку, потливость, тошноту и головокружение. Важно отметить, что симптомы могут варьироваться, особенно у женщин, у которых они могут быть менее выраженными.
Лечение инфаркта миокарда требует неотложной медицинской помощи. Врачи рекомендуют как можно скорее обратиться за помощью, чтобы минимизировать повреждение сердечной мышцы. Основные методы лечения включают медикаментозную терапию, ангиопластику и коронарное шунтирование. Профилактика, включая контроль факторов риска, таких как гипертония и высокий уровень холестерина, также играет ключевую роль в снижении вероятности повторных эпизодов.

Причины развития болезни
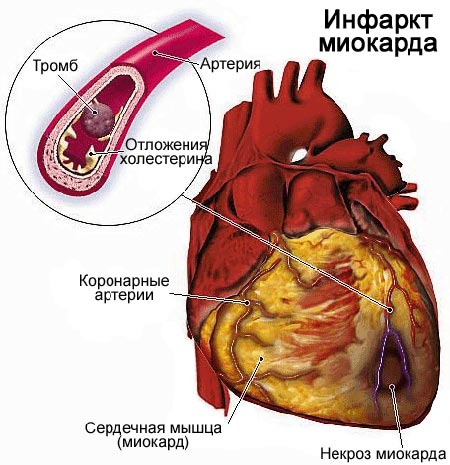
Основная причина, по которой формируется инфаркт миокарда – атеросклероз. В 99% случаев именно это заболевание приводит к развитию острого состояния, угрожающего жизни. Атеросклероз, в свою очередь, провоцируется повышением содержания холестерина в крови, из-за чего происходят изменения в стенках сосудов и внутри них образуются атеросклеротические бляшки.
Атеросклеротические образования склонны постепенно увеличиваться. Если происходит внезапный ее разрыв, на этом месте формируется тромб, закрывающий нормальный проток крови. Перекрытие доступа крови в течение 10-15 минут приводит к необратимой гибели тканей сердца, которые впоследствии заменяются соединительной тканью и больше не могут выполнять свои функции.
Иногда инфаркт миокарда возникает на фоне чрезмерного стресса или физического перенапряжения. В такие минуты сердце работает более активно и ткани нуждаются в большем доступе кислорода. Когда сосуды покрыты холестериновым налетом, они не могут полноценно обеспечить доступ крови к органу. В итоге, потребность сердца в кислороде не удовлетворяется и наступает острая ишемия.
Не совсем верно считать инфаркт самостоятельным заболеванием. Скорее, это обострение уже существующих патологий сердечнососудистой системы.
Кроме атеросклероза, вызвать патологию могут такие болезни:
- гипертония;
- ИБС;
- сахарный диабет.
Пациенты, страдающие от гипертонической болезни, чаще подвержены развитию инфаркта миокарда, чем те, у кого давление снижено или в норме. Это связано с тем, что при высоких показателях потребность миокарда в кислороде значительно повышается, и со временем развивается недостаточность левого желудочка.
ИБС – это ишемическая болезнь сердца. Постановка такого диагноза свидетельствует о том, что сосуды уже подверглись атеросклеротическим изменениям, и кровообращение в коронарных сосудах в некоторой степени нарушено. Следовательно, риск возникновения острого инфаркта выше.
При сахарном диабете изменяется качественный состав крови. Патология сказывает на состоянии кровеносных сосудов, снижается их эластичность. Ухудшается способность клеток гемоглобина переносить кислород, что также заставляет сердечную мышцу работать более интенсивно. Именно поэтому немалая часть пациентов с инфарктом – диабетики.
Примечание! Среди женщин при беременности инфаркт развивается крайне редко, но в 5% случаев ведет к смертельному исходу.
Группа риска
Помимо сердечнососудистых заболеваний есть факторы риска. При наличии одного или нескольких из них, вероятность развития инфаркта, по крайней мере, с возрастом, значительно увеличивается.
Инфаркт сердца чаще возникает у людей, которые:
- ведут малоподвижный образ жизни;
- страдают от постоянных эмоциональных нагрузок;
- имеют избыточный вес;
- злоупотребляют алкогольными напитками;
- курят;
- имеют генетическую предрасположенность.
Все эти факторы увеличивают риск возникновения проблемы с сердечной мышцей.
Неудивительно, что сегодня заболевания сердечнососудистой системы обнаруживаются все чаще. Раньше ребенок немало времени проводил за подвижными играми, а сегодня это время заполнили технические новинки. Когда он становится взрослым, многое не меняется, так как немало профессий связано с постоянным нахождением в сидячем положении. Все это отрицательно сказывается на здоровье сердца и сосудов.
Постоянные стрессы, эмоциональная нагрузка и недосыпание – нарушают нормальное течение жизненно важных процессов. Изменяется жировой обмен, ускоряется частота сердечных сокращений. В итоге риск пострадать от инфаркта выше.
Когда человек злоупотребляет спиртным, сердечная мышца истощается. Алкогольное опьянение вызвано сильными интоксикациями, в этом состоянии у многих повышается артериальное давление и, как следствие, растет риск инфаркта миокарда.
Курение буквально отравляет сердце и заставляет его работать на износ. С каждой выкуренной сигаретой увеличивается частота сердечных сокращений. Нарушается функция гемоглобина. Никотин образует с ним ненормальные связи. Хотя показатели гемоглобина при анализе часто в норме или даже больше, он не выполняет свои функции.
Длительное время исследователи не могли достичь взаимопонимания относительно того, существует ли генетическая связь, определяющая предрасположенность к инфаркту. Хотя напрямую болезнь не передается, склонность к этой патологии можно унаследовать от родителей.
Инфаркт миокарда — это серьезное заболевание, и многие люди делятся своими переживаниями и знаниями о его признаках и лечении. Чаще всего упоминаются такие симптомы, как сильная боль в груди, которая может отдавать в руку, шею или спину. Некоторые отмечают, что чувствовали одышку, потливость и головокружение. Важно понимать, что у женщин симптомы могут быть менее выраженными, что затрудняет диагностику. Многие люди советуют не игнорировать эти знаки и немедленно обращаться за медицинской помощью. Лечение инфаркта включает медикаментозную терапию, а в некоторых случаях — хирургические вмешательства, такие как стентирование. Профилактика также играет ключевую роль: здоровое питание, физическая активность и отказ от курения могут значительно снизить риск. Обсуждая эту тему, люди подчеркивают важность осведомленности и своевременного реагирования на тревожные симптомы.

Стадии течения болезни
Течение инфаркта разделяют на 5 условных стадий, или периодов. Длительность каждой из них может различаться в зависимости от площади поражения и изначального состояния здоровья пациента.
Период 1 – предынфарктный. Определить его можно по учащающимся приступам стенокардии. Они становятся более сильными, случаются чаще. Этот предупредительный период может продолжаться от нескольких часов до 2-3 недель.
Период 2 – острейший. Его определяют от момента начала ишемии миокарда до формирования очага некроза. Может продолжаться от 20 минут до 2 часов.
Период 3 – острый. Острый период инфаркта миокарда продолжается от 2 дней до 2 недель. В это время сформировавшийся некроз размягчается под воздействием ферментов.
Период 4 – подострый. Продолжается 1-2 месяца. Характеризуется образованием рубцовой ткани.
Период 5 – постинфарктный. Может продолжаться долго. В этот период сердечная мышца адаптируется к новым условиям работы вне пораженного участка.
Примечание! Наиболее опасен инфаркт в первые 10 дней после приступа, так как в этот период сохраняется максимальный риск смертельного исхода.
Даже если удалось вылечить человека после инфаркта, рубец остается на всю жизнь. Отмершие ткани в процессе приступа не подлежат восстановлению. Признаки рубца всегда будут обнаруживаться на картине электрокардиограммы.
Классификация заболевания
Классификация включает несколько разновидностей патологии. В зависимости от площади поражения выделяют такие виды инфаркта:
- крупноочаговый;
- мелкоочаговый.
Чаще развиваются именно крупноочаговые поражения. На них приходится 80% случаев. Из оставшихся 20% инфарктов, еще 30% переходят в более обширные поражения.
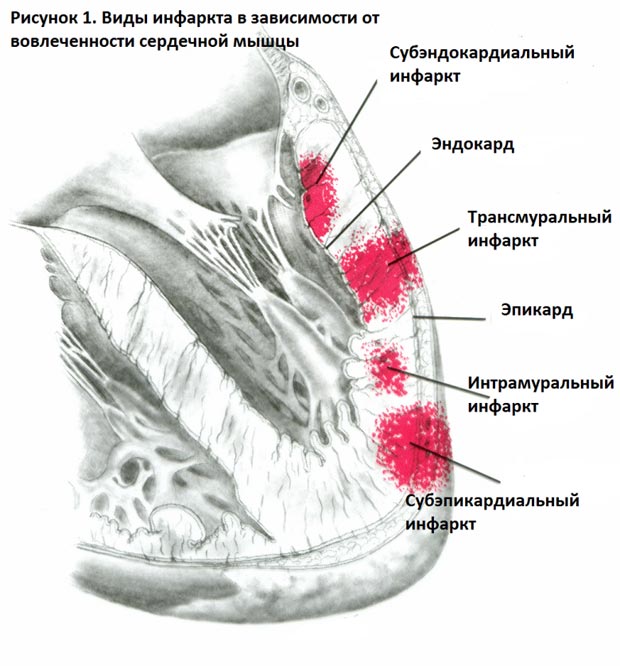
По глубине поражения различают:
- трансмуральный инфаркт;
- интрамуральный инфаркт;
- субэндокардиальный;
- субэпикардиальный.
По локализации поражения выделяют:
- правожелудочковый;
- инфаркт левого желудочка сердца.
Инфаркт задней стенки сердца, боковой, передней и перегородки также относится к левожелудочковым поражениям.
По частоте развития выделяют:
- первичный;
- рецидивирующий;
- повторный.
Примечание! О повторном инфаркте говорят, если он возник больше чем через 8 недель после первичного.
Течение может быть осложненным и неосложненным. Третий инфаркт возникает редко. Еще реже пациенты переносят такое состояние. У многих пациентов развивается сердечный кашель после инфаркта.

Симптоматика патологии
Определить инфаркт можно по комплексу симптомов. Примерно в трети случаев до наступления острого состояния возникают признаки, позволяющие предотвратить осложнение:
- нарушения частоты пульса;
- приступы стенокардии;
- застойная пневмония как признак сердечной недостаточности.
Все же в большинстве случаев инфаркт развивается внезапно, и первые признаки связаны уже непосредственно с нарушением кровообращения внутри миокарда.
Клиника при инфаркте может различаться. Патология протекает в нескольких формах и симптомы весьма разнообразны. Рассмотрим основные формы и жалобы, которые при них возникают.
Ангинозная, или типичная форма
Типичная форма инфаркта – ангинозная. Такое течение патологии отмечается в 90-95% всех случаев заболевания. Симптомы таковы:
- страх смерти;
- холодный пот;
- бледность;
- сильные загрудинные боли;
- тревожность;
- учащенное дыхание.
Важно! Основное отличие инфаркта миокарда от стенокардии в том, что прием нитроглицерина не снимает боль и не купирует приступ.
Болевые ощущения при остром инфаркте миокарда описываются как сжимающие, давящие, жгущие. Неприятные ощущения могут возникать в лопатке, в левой стороне шеи, в левой руке. Возможно повышение температуры тела.
Примечание! Атипичные формы инфаркта миокарда развиваются реже, но наибольшую проблему для своевременного оказания помощи представляют бессимптомные формы.
Астматическая форма
Встречается редко, преимущественно среди пожилых пациентов, страдающих от гипертонии и ИБС. Помимо классического набора симптомов инфаркта миокарда, высок риск отека легких.
Второй инфаркт обычно начинается именно с приступов удушья. Отек легких можно диагностировать по характерным шумам, одышке, клокочущему дыханию.
Кожа бледная. Носогубной треугольник может иметь синюшный оттенок. Все это связано с обширной гипоксией. Боли присутствуют, но не так выражены, как при других формах течения инфаркта.
Абдоминальная форма
Гастралгическая форма инфаркта миокарда характеризуется необычными симптомами:
- тошнота и рвота;
- метеоризм;
- боль в животе;
- напряженность брюшинных мышц.
Данная форма представляет сложности при проведении диагностики, так как клиническая картина очень напоминает прободную язву или панкреатит.
Аритмическая форма
Иногда протекает практически бессимптомно. На ЭКГ возможно появление фибрилляции желудочков, аритмии присутствуют всегда. Из симптомов – усиленное сердцебиение, изжога и незначительная вялость.
Церебральная форма
Данная форма течения иногда встречается на фоне повторных или обширных инфарктов миокарда. Характеризуется одновременным поражением кровообращения в головном мозге. Симптомы следующие:
- головокружение;
- головные боли;
- тошнота и рвота;
- нарушение четкости зрения.
Сложно точно установить диагноз, так как при таком течении объединяются две патологии одновременно: инфаркт мозга и миокарда.
Диагностика болезни
Точный диагноз может поставить только врач. Для определения патологии проводят такие исследования:
- ЭКГ;
- коронарографию;
- анализ крови на кардиомиоциты.
Как правило, основные исследования проводит бригада скорой помощи по приезду на вызов к пациенту.
Первая помощь и терапия
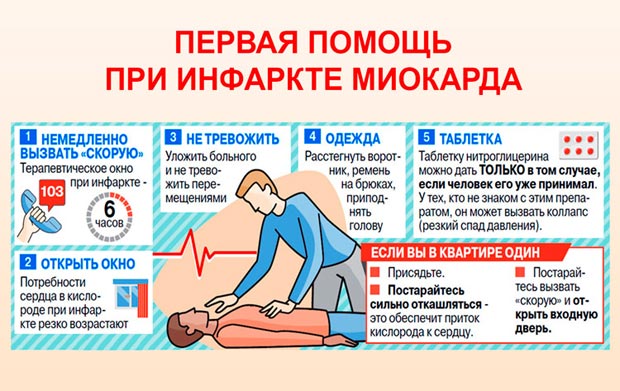
Полноценное лечение в домашних условиях без помощи медперсонала невозможно, поэтому при появлении тревожных симптомов нужно сразу вызвать скорую помощь.
Самостоятельная помощь
Однако еще до приезда специалистов важно оказать доврачебную помощь:
- помочь больному занять горизонтальное положение (как показано на фото);
- ослабить верхние пуговицы на одежде;
- дать таблетку нитроглицерина под язык.
Важно! Нитроглицерин следует давать больному каждые 15 минут и желательно в горизонтальном положении, чтобы избежать потери сознания.
При остановке сердца, нужно провести непрямой массаж, а при остановке дыхания – искусственное дыхание.
Если слышно клокочущее дыхание, это может быть признаком отека легких. В таком случае укладывать пациента горизонтально противопоказано. Лучше помочь ему занять полусидящее положение.
Лечение народными средствами при инфаркте неуместно, так как неправильные методы могут привести к скорой смерти. В случае если медикаментов нет под рукой, вместо нитроглицерина можно дать пациенту зубок чеснока и предложить ему проглотить его целиком. На некоторое время синдром купируется. Этот народный способ применяют только при отсутствии лекарственных средств под рукой.
Помощь скорой
Группа медиков помогает избавиться от тяжелой симптоматики. Может быть дан кислород. Врачи купируют болевой синдром путем применения внутривенных инъекций анальгетиками. Для предотвращения тромбообразования вводят гепарин. Нормализуют артериальное давление. При аритмических изменениях вводят лидокаин с физраствором.
Дальнейшее лечение патологии
Пациента с инфарктом миокарда госпитализируют. В условиях больницы проводится более детальное обследование. Иногда может быть принято решение о проведении малоинвазивной операции – коронарной ангиопластики.
Дальнейшее лечение симптоматическое. Врач выдаст рецепт с основными препаратами, которые необходимо будет применять длительно. Прогноз во многом будет зависеть от своевременности первой помощи и строгого соблюдения рекомендаций.
Хирургическое лечение может включать проведение стентирования, аортокоронарного шунтирования. О необходимости такого вмешательства стоит поговорить с лечащим врачом.
Важно! Строгий постельный режим показан только в первые сутки, далее нужны умеренные нагрузки.
Лечить сердце после инфаркта важно не только с помощью лекарств, но и, соблюдая диету. Питание должно быть частым, понемногу. Важно снизить потребление продуктов, повышающих холестерин.
Профилактика заболевания
Профилактика инфаркта включает:
- отказ от вредных привычек;
- сбалансированное питание;
- подвижный образ жизни;
- умеренные физические нагрузки;
- периодическое посещение врача.
Важно следить за состоянием сосудов и не допускать развития в них атеросклеротических изменений.
Следуя этим простым рекомендациям, можно защитить организм от инфаркта. При возникновении первых тревожных симптомов важно как можно скорее вызвать скорую помощь. Только медицинская бригада может оказать экстренную помощь и спасти человеку жизнь.
Вопрос-ответ
Каковы симптомы инфаркта миокарда?
К общим симптомам инфаркта миокарда относятся непроходящая боль в грудной клетке с жжением и чувством сдавливания слева, холодный липкий пот, постоянный страх смерти, одышка, высокая температура, иногда — тошнота и рвота.
Каковы симптомы инфаркта?
Инфаркт нередко сопровождается изжогой, тошнотой и даже рвотой – из-за того, что зона поражения сердечной мышцы находится близко к диафрагме, которая отделяет органы грудной клетки от брюшной полости.
Советы
СОВЕТ №1
Обратите внимание на ранние признаки инфаркта миокарда, такие как боль в груди, одышка, потливость и тошнота. Если вы или кто-то рядом испытывает эти симптомы, немедленно вызывайте скорую помощь.
СОВЕТ №2
Регулярно проходите медицинские обследования и следите за уровнем холестерина, артериальным давлением и уровнем сахара в крови. Это поможет выявить факторы риска и предотвратить развитие сердечно-сосудистых заболеваний.
СОВЕТ №3
Ведите активный образ жизни, включая физическую активность в повседневную рутину. Упражнения помогают укрепить сердечно-сосудистую систему и снизить риск инфаркта миокарда.
СОВЕТ №4
Соблюдайте здоровую диету, богатую фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Ограничьте потребление насыщенных жиров, соли и сахара, чтобы поддерживать здоровье сердца.